Содержание статьи
Боль, щелчки, неустойчивость или ограничение движений в колене – симптомы, которые могут кардинально снизить качество жизни. Когда консервативные методы лечения исчерпаны, на помощь приходят современные хирургические технологии. Артроскопия коленного сустава – это золотой стандарт, позволяющий точно диагностировать и эффективно лечить широкий спектр внутрисуставных патологий. Читайте далее, чтобы узнать, как вернуть свободу движения с помощью минимального хирургического вмешательства.
Что такое артроскопия: суть метода
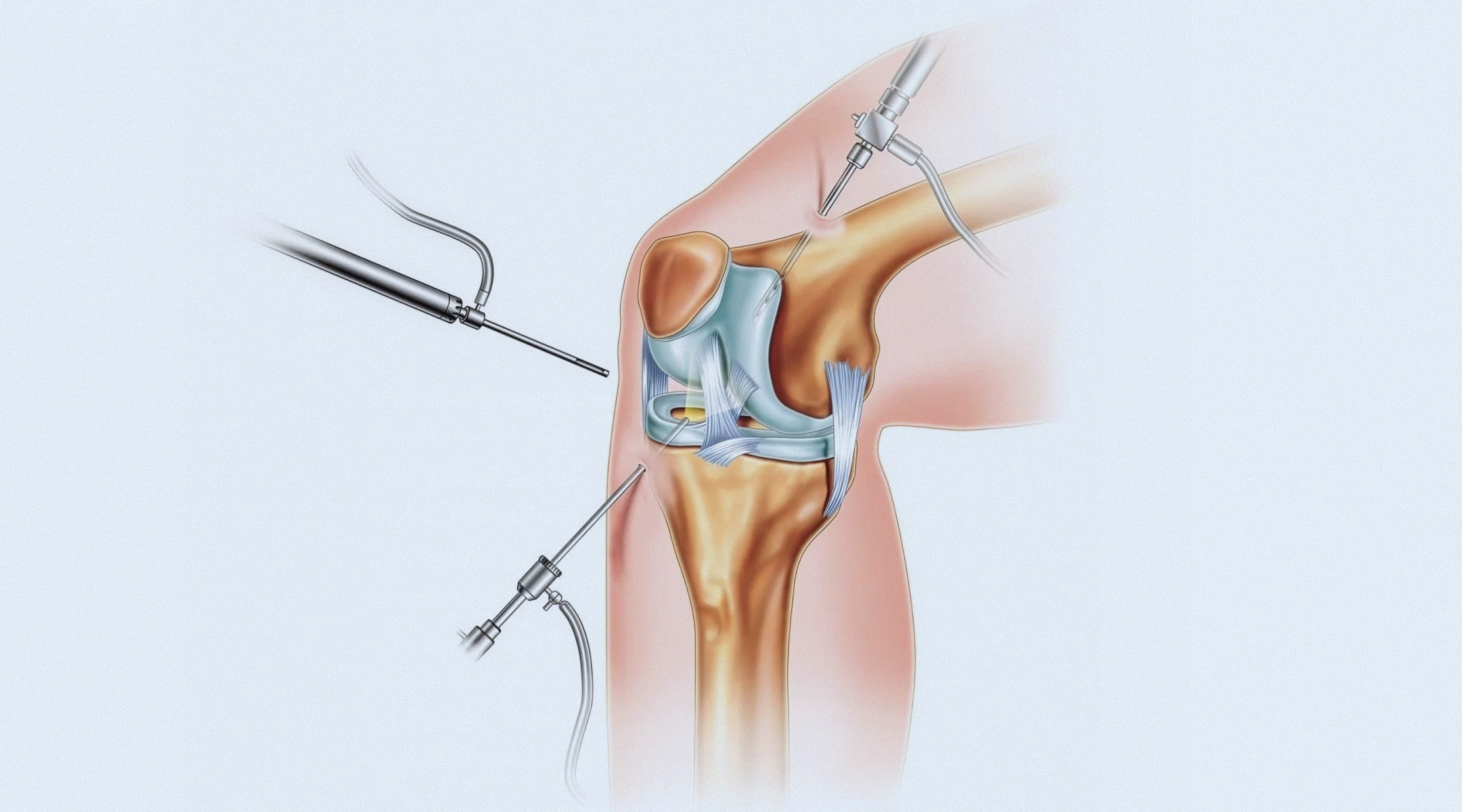
Артроскопия – это высокотехнологичная эндоскопическая процедура, позволяющая хирургу заглянуть внутрь сустава и выполнить необходимые манипуляции через минимальные разрезы (проколы), обычно не превышающие 5-7 мм. В один прокол вводится артроскоп – тонкая трубка с видеокамерой и источником света. Изображение с высоким разрешением передается на экран монитора, многократно увеличивая все структуры сустава. Через второй прокол вводятся миниатюрные инструменты. Такой подход обеспечивает невероятную точность, минимальную травматизацию окружающих тканей, что и делает артроскопическую хирургию столь эффективной.
Какие проблемы решает артроскопия коленного сустава?
Артроскопия коленного сустава является методом для лечения целого ряда заболеваний:
– Разрыв мениска: операция по его сшиванию или частичному/полному удалению (менискэктомия) – одна из самых частых артроскопических процедур. Цель – максимально сохранить амортизирующую функцию мениска.
– Пластика передней крестообразной связки (ПКС) выполняется при ее разрыве. Через артроскопические доступы поврежденную связку заменяют аутотрансплантатом (из собственных сухожилий пациента) или синтетическим материалом, восстанавливая стабильность колена.
– Восстановление хряща колена (хондропластика). При повреждении хряща коленного сустава лечение может включать несколько техник: микрофрактурирование (стимуляция роста собственного хряща), мозаичную пластику (пересадку собственных хрящевых стержней), имплантацию матриц или культивированных хондроцитов.
– Удаление гипертрофированной синовиальной оболочки (синовэктомия) при синовитах. Синовит – это воспаление внутренней оболочки сустава, которая начинает разрастаться, производить избыток жидкости и вызывать хроническую боль и отек. Когда противовоспалительная терапия не дает эффекта, артроскопическая синовэктомия позволяет точечно и малотравматично удалить воспаленные участки, быстро снять симптомы и сохранить функцию сустава.
– Лечение артроза (износа хряща). На ранних и средних стадиях артроза, когда хрящ уже поврежден, но еще не полностью разрушен, артроскопия может стать отличным решением, чтобы отложить установку протеза сустава на несколько лет. Что делает хирург во время такой операции? Он тщательно обрабатывает сустав стерильным раствором (лаваж), удаляя при этом все микрокристаллы и продукты воспаления. Затем с помощью специальных насадок он сглаживает неровности на поверхности поврежденного хряща и убирает свободно расположенные там лоскутки тканей, которые цепляются и мешают движению (дебридмент). В результате внутри сустава становится «чище», исчезает механическое раздражение, что приводит к значительному уменьшению боли, отека и скованности. Эффект от такой «чистки» сустава может длиться от 1 до 3-5 лет, что дает пациенту длительную передышку без боли.
– Диагностика и лечение других травм. Артроскопия — это незаменимый инструмент не только для лечения, но и для постановки точного диагноза. Благодаря камере хирург видит все, что происходит внутри сустава, в мельчайших деталях. Это позволяет, например, при разрыве задней крестообразной связки (ЗКС) выполнить ее восстановление (пластику) через те же минимальные разрезы. Также можно устранить проблему нестабильности надколенника (коленной чашечки). Если надколенник смещается в сторону, врач может артроскопически ослабить слишком тугую или, наоборот, подтянуть ослабленную связку, вернув его в правильное положение (процедуры латеральный релиз или медиализация). Артроскопия также помогает обнаружить и вылечить повреждения хряща на самой коленной чашечке, которые часто возникают после ее вывихов.
Таким образом, артроскопическая хирургия решает проблемы, которые еще недавно требовали обширных открытых операций.
Показания и противопоказания к артроскопии коленного сустава

Артроскопия – это серьезный шаг, и важно четко понимать, когда она необходима, а когда от нее стоит воздержаться, поэтому решение принимается взвешенно с учетом данных диагностики.
Когда артроскопия коленного сустава действительно необходима
- Стойкий болевой синдром. Боль, которая не купируется лекарствами, физиотерапией и изменением образа жизни, и четко связана с внутрисуставным повреждением (например, разрывом мениска).
- Механические симптомы. Периодические «блокады» или «заклинивания» сустава, ощущение «щелчка» или «переката», чувство нестабильности и «подламывания» колена (особенно после травмы ПКС).
- Воспалительные процессы. Хронический синовит с избыточным скоплением жидкости, не поддающийся консервативному лечению.
- Конкретные диагнозы, подтвержденные МРТ. Полный разрыв передней крестообразной связки у активных пациентов (требует пластики ПКС), крупные нестабильные разрывы мениска, очаговые повреждения хряща 3-4 степени (требующие восстановления хряща колена), наличие свободных внутрисуставных тел.
- Неэффективность консервативной терапии: Если в течение 3-6 месяцев программа, включающая ЛФК, физиотерапию, медикаменты и инъекции, не дала значимого улучшения.
Когда от артроскопии стоит воздержаться
Абсолютные противопоказания (операция не проводится):
- Гнойно-воспалительный процесс в области колена (инфекционный артрит, кожная инфекция).
- Тяжелая общая соматическая патология в стадии декомпенсации (сердечная, почечная, дыхательная недостаточность).
- Выраженный околосуставной остеопороз.
- Анкилоз (полное сращение) сустава в функционально невыгодном положении.
Относительные противопоказания – ситуация, когда риски оцениваются индивидуально, и операция может быть отложена или заменена другим методом:
- Острые инфекционные заболевания (ОРВИ, грипп).
- Обострение хронических болезней.
- Выраженный деформирующий артроз (гонартроз 3-4 стадии) с тотальным поражением хряща, где эффективнее эндопротезирование.
- Нарушение свертываемости крови, не поддающееся коррекции.
Решение о проведении артроскопической хирургии при наличии относительных противопоказаний принимается совместно пациентом и хирургом после всестороннего обследования и обсуждения всех «за» и «против».
Подготовка к артроскопической операции
Подготовка начинается с комплексной диагностики: осмотр ортопеда-травматолога, МРТ коленного сустава (наиболее информативный метод), рентген, стандартные анализы крови и мочи, консультация терапевта и анестезиолога. Врач подберет тип анестезии – чаще всего это спинальная анестезия или общий наркоз. Важно обсудить с хирургом все детали: от принимаемых лекарств (особенно разжижающих кровь) до послеоперационного ухода. За несколько дней до малоинвазивной операции на колене рекомендуется отказаться от курения и алкоголя для улучшения процессов заживления.
Как проходит процедура артроскопии?
Операция проводится в стерильных условиях операционной. После обработки кожи и наложения жгута (для минимизации кровопотери) хирург выполняет два-три прокола. Суставная полость заполняется стерильной жидкостью для лучшей визуализации. Врач последовательно осматривает все отделы сустава, оценивая состояние хряща, менисков, связок. После точной диагностики выполняются запланированные вмешательства: резекция или шов мениска при разрыве мениска, операция по стабилизации надколенника, пластика передней крестообразной связки или манипуляции, направленные на восстановление хряща колена. Все действия проводятся под контролем зрения. В конце операции жидкость эвакуируется, в сустав может вводиться лекарственный препарат, на проколы накладываются швы и стерильная повязка. Длительность вмешательства зависит от его сложности – от 30 минут до 1.5 часов.
Восстановление после артроскопии коленного сустава

Реабилитация – не менее важный этап, чем сама операция. Ее программа строго индивидуальна и зависит от объема вмешательства.
– Ранний период (первые дни). Покой, возвышенное положение конечности, холод для уменьшения отека. Ходьба с дозированной нагрузкой на костылях начинается уже в день операции или на следующий. Швы снимают на 7-12 день.
– Активизация (1-4 недели). Под контролем врача ЛФК или реабилитолога начинаются упражнения для восстановления объема движений, укрепления мышц бедра. При повреждении хряща коленного сустава лечение в реабилитационной фазе может включать физиотерапию (магнит, лазер, электростимуляцию) и прием хондропротекторов.
– Функциональное восстановление (1-3 месяца и далее). Постепенное возвращение к обычной бытовой активности. После пластики передней крестообразной связки или сложного восстановления хряща реабилитация более длительная и этапная, с постепенным введением силовых и проприоцептивных нагрузок. Возвращение к спорту возможно через 4-6 месяцев и позже, после полного функционального восстановления.
Артроскопия коленного сустава – это надежный, безопасный и эффективный метод, который спасает от боли и возвращает активность тысячам пациентов. Малоинвазивная операция на колене минимизирует риски, сокращает сроки госпитализации (часто до 1 дня) и ускоряет реабилитацию. Если вас беспокоят проблемы с коленным суставом, обратитесь к специалистам. Современная артроскопическая хирургия предлагает решения даже для сложных случаев, таких как застарелый разрыв мениска, нестабильность сустава или значительное повреждение хряща коленного сустава.
В Инздраве делается акцент на полном цикле лечения. Наши хирурги владеют всем спектром артроскопической хирургии, от простых манипуляций до сложнейшей пластики ПКС и восстановления хряща. Также используются цифровые артроскопы высокого разрешения и инструменты мировых лидеров, что гарантирует точность и безопасность. Для каждого пациента совместно с хирургом и реабилитологом составляется персональная программа восстановления, что является залогом быстрого возвращения к активной жизни. Совместно с этим, предоставляется возможность проведения операции в условиях дневного или краткосрочного стационара во внимании всего персонала к выздоровлению пациента.