Содержание статьи
Боль во влагалище
Дискомфорт во влагалище — одна из самых частых причин обращения к гинекологу, однако точную статистику собрать сложно, поскольку многие женщины стесняются говорить об этом. Согласно исследованиям, около 8-10% женщин репродуктивного возраста хотя бы раз в жизни сталкивались с хронической болью в области вульвы и влагалища, не связанной с инфекцией. Еще больше пациенток испытывают острый дискомфорт, вызванный воспалительными заболеваниями. Проблема затрагивает все аспекты жизни: от интимных отношений до обычной повседневной активности. Стоит помнить, что терпеть дискомфорт нельзя — это всегда сигнал организма о неполадках, требующих внимания медицинского специалиста.
Боль во влагалище (вагодиния) – это субъективно неприятное ощущение, возникающее в области входа во влагалище, его стенок или глубоких отделах таза, которое может быть связано с органическими поражениями, инфекциями, неврологическими нарушениями или психосоматическими факторами.
Как проявляется боль и что она может означать
Характер ощущений может многое рассказать врачу о возможной причине патологии. Если влагалище болит, важно обратить внимание на обстоятельства возникновения симптома: возникает ли он в покое, при движении или только во время интимной близости.
Локализация также имеет значение. Дискомфорт может быть поверхностным (в области вульвы и задней спайки) или глубокой (ощущается внутри, в проекции шейки матки или тазовых органов). Иногда пациентке кажется, что болит влагалище, но на самом деле дискомфорт отдает из прямой кишки, мочевого пузыря или мышц тазового дна. Именно поэтому диагностикой таких состояний должен заниматься опытный доктор, способный отличить гинекологическую патологию от урологической или проктологической.
Виды болей
По характеру ощущений боль во влагалище классифицируют на несколько типов, и каждый из них указывает на определенный круг проблем.
– Режущая боль. Чаще всего возникает остро, внезапно. Типична для травм, разрывов при половом акте, а также для обострения инфекций, вызывающих появление язвенных поражений слизистой. Режущий характер может также говорить о резком спазме мышц (вагинизме).
– Колющая боль. Ощущение «покалывания» или «уколов иголкой» часто связано с неврологическими проблемами, например, с защемлением полового нерва (невралгия) или с вульводинией. Также колющая боль может возникать при герпесе (перед появлением пузырьков).
– Тянущая боль. Это самый распространенный тип. Тянущие ощущения внизу живота, которые могут отдавать во влагалище, типичны для воспалительных заболеваний органов малого таза (аднексит, эндометрит). Тянущими они бывают и при застойных явлениях в малом тазу, а также при образовании спаек вследствие ранее перенесенных операций или длительного воспалительного процесса.
– Зуд и жжение. Хотя формально это не боль, эти ощущения часто сопровождают болевой синдром. Жжение во влагалище — классический признак дисбиоза (молочницы) или инфекций, которые передаются половым путем (ЗППП: например, трихомониаз, хламидиоз).
Симптомы, которые могут сопровождать боль
Клиническая картина болей во влагалище редко ограничивается только неприятными ощущениями. Обычно к ним присоединяются сопутствующие симптомы, которые помогают уточнить диагноз:
– Выделения. Любое изменение их объема, оттенка, консистенции или появление необычного запаха, как правило, сигнализирует об инфекционно-воспалительном процессе (вагинит, цервицит).
– Дизурические расстройства. Болезненность, рези при опорожнении мочевого пузыря или учащенные позывы могут свидетельствовать о распространении инфекции на уретру и мочевой пузырь.
– Диспареуния. Дискомфорт или боль, возникающие непосредственно во время интимной близости или после нее. Причины разнообразны: от инфекций и недостаточного увлажнения до мышечного спазма (вагинизм) или психологических факторов.
– Кровянистые выделения. Появление крови после полового акта или гинекологического осмотра в сочетании с болью часто наблюдается при патологии шейки матки (эрозия, эктопия), полипах или требует внимания онколога.
– Симптомы интоксикации. Повышение температуры, общая слабость организма и озноб указывают на острый, активно протекающий воспалительный процесс, требующий срочного врачебного вмешательства.

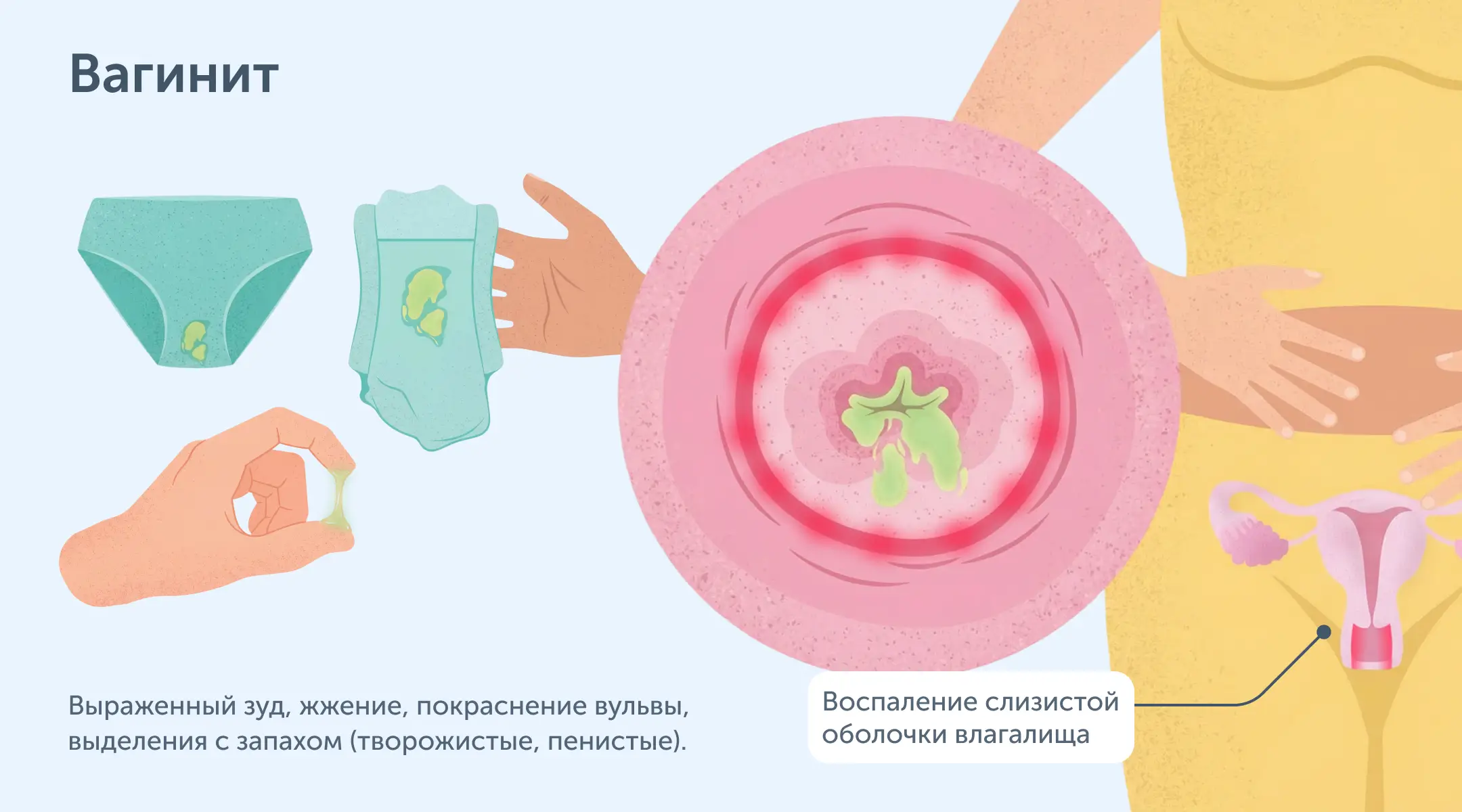
Причины боли во влагалище
Причины боли во влагалище условно можно разделить на несколько больших групп: инфекционные, механические, гормональные и психогенные.
К развитию симптома могут приводить:
– Травмы и микротравмы (при недостаточной увлажненности влагалища во время полового акта, после родов).
– Аллергические реакции на средства интимной гигиены, латекс, смазки.
– Атрофические изменения слизистой (в менопаузе или после удаления яичников из-за дефицита эстрогенов).
– Послеоперационные состояния (рубцы, спайки).
– Мышечный спазм (вагинизм), при котором мышцы тазового дна непроизвольно сокращаются в ответ на попытку проникновения.
Понимание конкретной причины необходимо для назначения адекватной терапии. Иногда факторов несколько, и они накладываются друг на друга, усугубляя состояние пациентки.
Какие болезни могут вызывать дискомфорт во влагалище
Дискомфорт во влагалище чаще всего являются симптомом. Например, это могут быть следующие заболевания:
- Вульвовагинит и вагинит. Воспаление слизистой влагалища, вызванное бактериями (гарднереллез), грибами (кандидоз) или простейшими (трихомониаз). Сопровождается зудом, жжением, обильными выделениями и отеком.
- Вульводиния. Хроническое состояние, при котором болит вульва и вход во влагалище, но инфекции и другие видимые причины отсутствуют. Болезненные ощущения могут быть жгучими, колющими, возникать спонтанно или при малейшем прикосновении.
- Эндометриоз. Если очаги эндометриоза располагаются на заднем своде влагалища или в ректовагинальной перегородке, дискомфорт возникает циклически, усиливаясь перед и во время менструации, а также при половом контакте.
- Воспалительные процессы органов малого таза. Например, воспаление маточных труб (сальпингит), воспаление яичников (оофорит), воспаление внутреннего слоя матки – эндометрия (эндометрит) часто дают тянущий дискомфортные ощущения внутри влагалища и внизу живота.
- Кисты бартолиниевой железы. Воспаление железы преддверия влагалища могут быть причиной резкой боли в области входа, особенно при ходьбе или сидении.
- Генитальный герпес. Характеризуется жгучей, колющей болью до появления пузырьковых высыпаний.
Когда нужно записаться к врачу
Многие женщины откладывают визит к гинекологу, списывая дискомфорт на простуду, молочницу, с которой они уже «знакомы», или усталость. Однако существуют ситуации, когда визит к врачу откладывать нельзя.
Медицинский специалист необходим, если:
– Боль носит острый, режущий характер или усиливается с каждым днем.
– Появились кровянистые или гнойные выделения с неприятным запахом.
– Поднялась температура тела.
– Вы заметили язвочки, пузырьки или образования на половых губах и у входа во влагалище.
– Боль возникла после травмы или полового акта.
– Дискомфорт мешает нормально сидеть, ходить или спать.
Даже если дискомфорт слабый, но беспокоит вас длительное время (более 2-3 недель), это веский повод пройти диагностику. Хронические процессы лечить сложнее, чем острые.

Диагностика
Диагностика болей во влагалище начинается с детального опроса. Врачу важно знать, когда возникла проблема, с чем вы ее связываете, как она связана с менструальным циклом и половой жизнью. Стандартный протокол обследования в клинике включает:
– Осмотр на кресле. Несмотря на страх боли, это обязательный этап. Врач оценит состояние слизистой, наличие выделений, болезненность при пальпации. Для осмотра используются зеркала минимального размера, а при выраженной вульводинии — ватные тампоны.
– Микроскопия мазка (флора). Позволяет быстро выявить дрожжевые грибы, трихомонады, ключевые клетки (гарднереллез) и оценить количество лейкоцитов (признак воспаления).
– ПЦР-тест. Высокоточная методика выявления скрытых инфекций (хламидии, микоплазмы, вирус герпеса, ВПЧ).
– УЗИ органов малого таза (ОМТ). Необходимо для того, чтобы оценить состояние матки, яичников и труб, а также, чтобы исключить наличие кист, миом и воспалительных образований.
– Расширенная кольпоскопия. Исключает патологию шейки матки.
– Биопсия. Проводится при подозрении на онкологию или специфические поражения.
Лечение боли во влагалище
В данном случае применяется комплексная терапия, которая направлена не только на устранение симптома, но и на ликвидацию его причины.
Основные направления лечения:
– Этиотропная терапия (терапия, которая воздействует именно на возбудитель заболевания). Допустим, если причина — инфекция (вагинит), назначаются определенные препараты с антибиотиком (местно в виде свечей, кремов или системно в таблетках), которые направлены на устранение причины недуга.
– Противовоспалительная терапия. Нестероидные противовоспалительные средства помогают снять отек и уменьшить неприятные ощущения при воспалениях органов малого таза.
– Гормональная коррекция. При атрофических изменениях (вульводиния, связанная с дефицитом эстрогенов) применяются гормональные кремы или заместительная терапия.
– Физиотерапия. Магнитотерапия, лазер, электрофорез эффективны при процессе образования спаек и хронических воспалениях.
– Ботулинотерапия и миофасциальный релиз. Используются при вагинизме и синдроме тазовых болей для расслабления спазмированных мышц.
– Плазмолифтинг (PRP). Назначается для ускорения восстановления тканей, например, после разрывов в родах или хирургических вмешательств.
– Самостоятельная работа с расширителями (дилататорами). Используется для мягкой растяжки и тренировки мышц, чаще всего в рамках лечения вагинизма или после операций.
Стоит понимать, что мозг и тело неразрывно связаны. Стресс, тревога, депрессия могут значительно усиливать болевые ощущения или даже выступать самостоятельной причиной дискомфорта.
Например, при синдроме вульводинии может обнаружится, что женщина долгое время находилась в состоянии хронического стресса. Мышечный зажим тазового дна формируется неосознанно, как защитная реакция психики, и в итоге даже легкое прикосновение вызывает резкую симптоматику. Поэтому в сложных диагностических случаях доктор может рекомендовать консультацию психолога или психотерапевта.
Работа с психоэмоциональным состоянием в сочетании с физиотерапией и медикаментозным лечением позволяет добиться стойкого результата там, где традиционные схемы бессильны.
Какие могут быть осложнения
Игнорирование симптома или самолечение может привести к серьезным последствиям. Если купировать эти защитные механизмы обезболивающими, не убрав причину, болезнь будет прогрессировать.
- Хронизация процесса. Острый вагинит переходит в хроническую форму, которая будет обостряться при каждом удобном случае (стресс, простуда).
- Восходящая инфекция. Бактерии из влагалища поднимаются выше, вызывая эндометрит, сальпингит и в итоге, в сложных случаях, могут привести к непроходимости маточных труб и бесплодию.
- Формирование спаек. Хроническое воспаление в малом тазу вызывает образование спаек, что является причиной постоянной тазовой боли и проблем с зачатием.
- Психологические проблемы. Страх боли заставляет женщину отказываться от интимной жизни, что разрушает отношения и приводит к депрессии.
- Риск онкологии. Некоторые инфекции (ВПЧ высокого онкогенного риска) без лечения могут привести к дисплазии и раку шейки матки.
Профилактика
Предупредить болезненные ощущения во влагалище проще, чем потом их лечить. Соблюдение некоторых простых правил поможет сохранить интимное здоровье:
– Регулярная гигиена. Используйте специальные средства с нейтральным pH, избегайте агрессивного мыла и ежедневных прокладок с отдушками.
– Безопасный секс. Использование презервативов защищает от большинства инфекций, передающихся половым путем. Не забывайте про достаточное количество смазки (лубриканта) для предотвращения микротравм.
– Своевременное лечение. При первых симптомах зуда или жжения обращайтесь к врачу, не занимайтесь самолечением, спринцеваниями или народными методами.
– Профилактические осмотры. Посещайте гинеколога не реже одного раза в год, даже если вас ничего не беспокоит. Это позволяет выявить заболевания на ранних стадиях.
В многопрофильной клинике «Инздрав» в Омске работают опытные гинекологи, которые понимают деликатность проблемы. Мы создали все условия для комфортного и безболезненного обследования. Не откладывайте заботу о своем здоровье — запись на прием ведется ежедневно. Доверьтесь профессионалам, чтобы вернуть радость полноценной жизни без боли и дискомфорта.